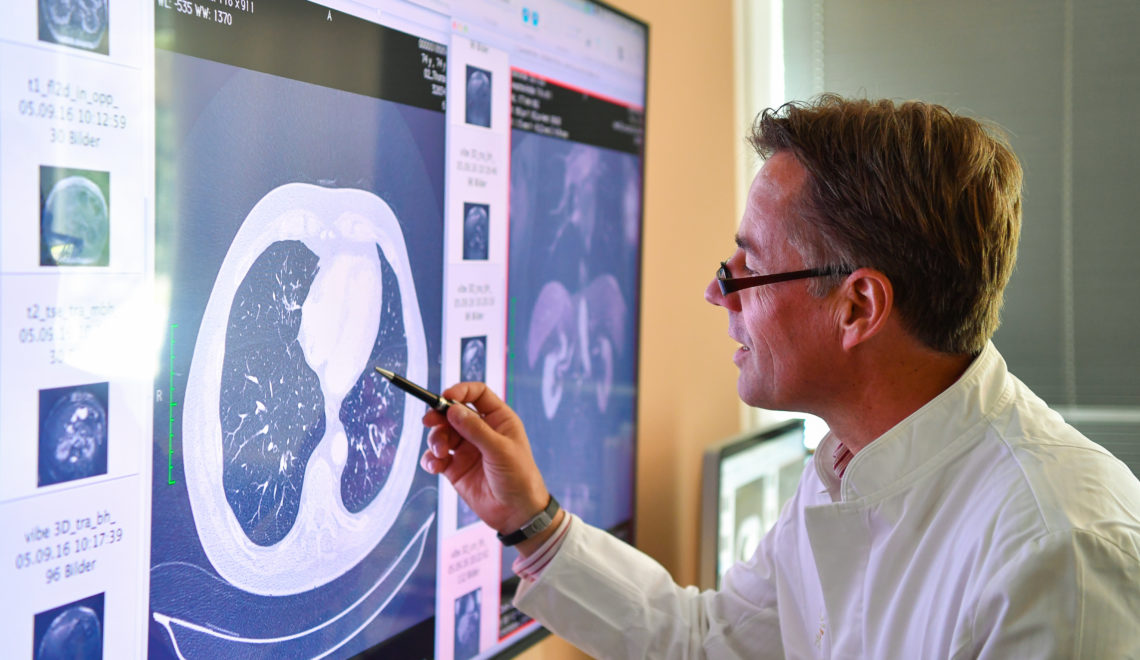
Immer mehr Bereiche unseres Lebens werden digitalisiert. Der Begriff Industrie 4.0 ist in aller Munde. Und auch in die Welt der Medizin hält die Technologisierung immer weiter Einzug. Prof. Dietrich Baumgart, renommierter Internist und Kardiologe im Preventicum mit Standorten in Düsseldorf und Essen, im Gespräch mit TradeTalk über Chancen und Risiken der digitalen Medizin.
Herr Prof. Baumgart, was verstehen Sie unter dem Begriff „Digitalisierung der Medizin“?
Das kann man gut an einem Beispiel verdeutlichen. Früher haben wir ein EKG geschrieben, es ausgedruckt und in einem Ordner abgeheftet. In einer modernen Praxis kann ich das EKG digital hinterlegen. Ich kann es zu jeder Tages- und Nachtzeit, von jedem Ort aus abrufen. Durch die Digitalisierung kann man Daten intelligent miteinander verknüpfen. Man bekommt ein umfassenderes Bild von seinem Patienten. Das war ursprünglich die Idee der Gesundheitskarte, die ja schon 2003 eingeführt werden sollte.
Warum hat das nicht funktioniert?
Die Gesundheitskarte ist letztlich an den nichtgelösten Themen des Datenschutzes gescheitert. Es geht hier um höchst sensible Daten und unter anderem den Fragen, wo sie wie gespeichert werden. Denn es wäre katastrophal, wenn diese Daten in falsche Hände gerieten, um beispielsweise herauszufinden, wie viele Zigaretten jemand raucht oder ob derjenige viel Alkohol konsumiert oder vielleicht HIV positiv ist. Das wäre sicherlich für Versicherungskonzerne interessant. Ich halte die Digitalisierung trotzdem für einen wichtigen Schritt für mehr und für eine andere Transparenz.
Wie meinen Sie das?
Ich spreche von Transparenz im positiven Sinne. Wenn wir die Patientendaten zur Verfügung haben, sind wir als Ärzte auch in der Lage, schneller Diagnosen zu stellen und gezieltere Therapien anzugehen. Das kommt dem Patienten zugute. Selbstverständlich muss der Datenschutz gewahrt werden und die ethischen und moralischen Voraussetzungen gegeben sein. Da ist die Politik gefragt. Die Digitalisierung betrifft auch standesrechtliche Themen.
Welche Voraussetzungen müssten geschaffen werden?
Ganz allgemein ist das Arzt-Patienten-Verhältnis durch das Standesrecht definiert. Ein Arzt braucht eine feste Adresse für eine Praxis, er kann also nicht umherfahren und eine mobile Praxis betreiben. Und er darf keine Ferndiagnosen stellen. Das dient dem Schutz des Patienten, aber auch des Arztes. Wenn man nun beispielsweise jeden mit einem EKG-Gerät für zu Hause ausstatten würde, das die Daten direkt überträgt, müsste man schauen, was das kostet. Kann man das zu dem Preis machen, der sonst bei einem Praxisbesuch anfallen würde? Und wer wertet die Daten aus? Findet die Befundung – also die Auswertung der Daten – automatisch statt? Und wer verdient letztlich daran? Ich arbeite beispielsweise schon jetzt mit einem Gerät aus der Schweiz. Wenn ich zum Beispiel einen Patienten mit Herzrhythmusstörungen acht Tage lang mittels dieses Geräts überwache, kann man sich vielleicht vorstellen, dass eine sehr große Datenmenge zusammenkommt und es kostet extrem viel Zeit, diese auszuwerten, die ich nicht abrechnen kann. Eine solche Vorgehensweise sprengt den normalen Praxisbetrieb. Hier müssten technisch gesehen Filter vorgeschaltet werden, um die relevante Datenmenge zu reduzieren. Letztlich war es gut, diese Überwachung über mehrere Tage zu machen, um so schneller einen Befund zu haben. Aber das müsste insgesamt effizienter werden. Und man sollte sich bei all den Daten vor Scheinkorrelationen hätten. Nur weil es in einem Jahr zu einem Geburtenrückgang kam und gleichzeitig die Störche verschwunden sind, heißt das nicht, dass die Störche die Kinder bringen.
 Was ändert sich noch durch die Digitalisierung?
Was ändert sich noch durch die Digitalisierung?
Man kann schon jetzt feststellen, dass sich der Komfort für die Patienten verbessert hat. Trug man früher bei einem Langzeit-EKG ein Gerät in Form eines Kassettenrecorders mit sich herum, so kann man heute ein Pflaster aufkleben oder einen Chip implantieren, mit dem man auch duschen kann. Die Datenübertragung findet über das Handy statt. Die Technik entwickelt sich in rasanter Weise. Allerdings gehen viele Entwicklungsfirmen in andere Länder, weil in Deutschland die rechtlichen Bestimmungen in puncto Datenschutz so streng sind. Gegenüber den Niederlanden hinkt Deutschland etwa vier Jahre hinterher. In unserem Bereich sorgen die technischen Entwicklungen für eine bessere Überwachung, zum Beispiel von Diabetes, Bluthochdruck oder Rhythmusstörungen. Auch die Tabletteneinnahme von älteren Patienten kann besser kontrolliert werden. Insgesamt können Diagnostik und Therapie durch technische Innovationen zum Wohle der Patienten verbessert werden. Durch die Vereinfachung von Standardprozessen könnten auch die Ärzte entlastet werden, wenn bestimmte Auswertungen automatisiert würden.
Wird es künftig Sprechstunden per Video geben?
Im Moment ist das eine rechtliche Grauzone. Gerade für ältere Patienten, die zum Beispiel im Winter bei Glätte Angst haben, das Haus zu verlassen, wäre das ein echter Gewinn. Bei der Videosprechstunde muss man genau hinschauen, wie man das verbindlich gestalten kann. Denn hier geht es darum zu dokumentieren, was besprochen wurde, um auch für den Arzt Rechtssicherheit zu schaffen. Ich halte eine schrittweise Einführung für denkbar. Gerade bei einem neuen Patienten ist es wichtig, sich einen ersten Eindruck zu verschaffen. Und das geht bei einem persönlichen Besuch in der Praxis besser. Da ist die intuitive Einschätzung eines erfahrenen Mediziners nicht zu unterschätzen. Nach einem ersten persönlichen Besuch könnte man beispielsweise zwei, drei Folgetermine, wenn es zum Beispiel um die Einstellung des Blutdrucks geht, per Video machen, um dann wieder einen Praxistermin zu vereinbaren.
Viele Menschen kontrollieren sich schon jetzt selbst mittel Fitnessarmbändern. Was halten Sie davon?
Das ist grundsätzlich nicht schlecht. Wichtig ist, das man sich von den Werten nicht abhängig macht. Nicht jede Abweichung von der Norm ist schon tatsächlich gleich krankhaft. Es gibt Menschen, die unter Orthorexie leiden, das ist der Zwang, alles richtig machen zu wollen. Wenn bei solchen Menschen ein Wert nicht passt, werden sie gleich nervös. Man sollte weiterhin auf sein Körpergefühl hören und nicht versuchen, sich in eine Norm zu pressen – sei es mit strengen Diäten oder zu viel Training. Jeder Mensch ist anders. Bei meiner Ausbildung in den USA wurde immer gesagt: „Don’t treat the number, treat the patient.“ Das heißt: Wir behandeln keine Laborwerte, sondern immer den Menschen.
von Dr. Eike Birck
Fotos: © Preventicum
